| がん疾患名 | 肝がん(肝細胞がん) ※転移性肝がんについては原発病巣の各科で対応 | |
|---|---|---|
| 主診療科 | 消化器内科 | |
| 診療科 | 連携内容 | 目的 |
|---|---|---|
| 消化器外科 | 切除手術 | 切除手術・肝臓移植時 |
| 放射線科 | 診断・治療 | 血管造影による診断・治療ならびに放射線治療 |
| 臨床病理科 | 病理検査 | 病理診断 |
| 緩和ケア科 | 緩和サポート | 身体的苦痛・精神的苦痛等のケア |
| 在宅診療科 | 在宅医療対応 | 在宅医療・在宅看護の実施 |
| サポート | 連携内容 | 目的 |
|---|---|---|
| 臨床心理士 | 診療サポート | カウンセリングの実施 |
| 栄養士 | 栄養指導 | 栄養管理指導 |
| 薬剤師 | 薬品の供給 | 薬品の調合・供給 |
肝がんには、肝臓を構成する細胞からできる原発性肝がんと、肝臓以外の臓器にできたがんが転移してできる転移性肝がんがあります。原発性肝がんの種類は、発症する細胞から、①肝細胞がん、②肝内胆管がん、③その他のがんに大別されます。中でも①の肝細胞がんが95%を占め最も多いので一般的に肝がんという場合、肝細胞がんのことを意味します。
肝細胞がんの大きな成因は、C型肝炎ウイルスとB型肝炎ウイルスの感染です。最近では脂肪肝からの発がんも増えてきています。ウイルスの感染や脂肪肝により発症する慢性肝炎や、肝硬変が肝細胞がんを引き起こします。肝細胞がんは通常多発する傾向があるので、予後及び次の再発に備えいかに肝臓を温存できるかが鍵となってきます。そこで、亀田メディカルセンターでは、患者さまの肝臓をいかに温存したまま治療を進めるかに重点をおき、治療を行っています。
肝がんは進行すると肝全体に拡がり、最終的には肝不全状態になります。肝臓は沈黙の臓器といわれるだけあり、病気がかなり進行した状態でも元気でいられるという反面、黄疸や腹水が出、自覚症状が現れるころには、危険な状況に落ちいっていることが多々あります。また、根治治療が行なわれても高率で再発してしまいます。このことから肝がんの治療と再発予防には、早期発見が非常に重要です。早期発見に有効なのは、何と言ってもスクリーニング(定期検診)です。当院では、ウイルス感染者いわゆる予備群、及び術後の患者さまに対し、更なる確実なフォローができるよう力を注いでいきたいと考えています。
肝がんに関する疾患の窓口は消化器内科で行なっています。診断の結果、治療の適応を判断し、必要によって消化器外科へ対応を依頼する流れとなっています。
当院の外科は一般・消化器外科、呼吸器外科、乳腺外科、小児外科が一つの大きなチームとして活動しています。外科適応となった消化器系がんの治療は、一般・消化器外科の対応となり、その治療にあたっては経験豊富なスタッフが連携をはかりながら治療を進めています。もちろん肝胆膵についても当科の対象となり同様に対応することができます。肝がんの治療につきましては、消化器内科と連携して、手術的治療と非手術的治療を合理的に選択しています。手術適応となる患者さまの中では、数は少ないのですが、条件によって腹腔鏡手術の適応となる場合もあります。他の消化器疾患と同様、患者さまのがんの進行度・肝機能障害度により、従来からの開腹手術と腹腔鏡手術を合理的に組み合わせ手術を行います。
引き続き従来からの開腹手術と患者さまの負担を大いに軽減できる腹腔鏡下手術を併用し、患者さまに根治性が高くて、かつ低侵襲な手術を開発・提供していきたいと考えています。
当院での腫瘍の確認には、超音波検査(エコー)と腫瘍マーカーによる診断を行います。超音波検査の利点は、患者さまに負担をかけず簡単に確認できる利便性です。しかし、超音波検査だけでは見落としの可能性もあり、補助的に腫瘍マーカー測定を行います。
超音波検査で病変を確認した場合、あるいは腫瘍マーカーでの数値上昇が確認された場合は、さらに詳しく診断する為に肝臓全体をくまなく調べることができるdynamic CT / dynamic MRIを用いて確認します。この検査により、病変の確定診断、臓器全体の腫瘍の数や大きさ・部位等を正確に把握することができます。
CT/MRIで映し出された画像で確定されれば、すぐに治療。疑いありと診断された場合には精密検査を実施という流れになっています。
腫瘍の見つけ出し診断は主として超音波検査(エコー)によって行なわれます。
超音波機器を皮膚の上から当てることにより、肝臓の断画像を写し出します。
| メリット | 検査に伴う痛みは無し。 手軽に検査を行なうことができます。 |
|
|---|---|---|
| デメリット | 肝硬変が高度になると小病変が摘出しにくい。 肝臓全体を抽出することができない。 ※このような場合は適宜CTやMRIを行います。 |
|
血液検査には、肝がん特有の腫瘍マーカーを使用します。
腫瘍マーカーとは、癌の進行とともに血中増加する物質のことです。
健康な人の中にも存在します。主に血液中に存在し、抗体を使用することにより検出することができます。
腫瘍マーカーの数値が明らかな高値の場合にはと癌が進行していることを示します。
| メリット | 再発の有無や画像診断では摘出しにくい場合でも存在を示唆することができます。 | |
|---|---|---|
※結果は次回、受診時になります。
| 肝がんに使用される腫瘍マーカー |
|---|
| AFP (α-フェトプロテイン) AFP-L 3% (AFPレクチン分画) PIVKA-Ⅱ |
超音波検査で評価が困難な肝硬変症例等の場合には適宜dynamicCTやdynamicMRI造影超音波による検査を行います。 dynamicCTやdynamicMRI造影超音波とは通常のCT/MRIと違い、腫瘍の血行動態により確定診断が可能です。また、正常組織との区別が非常に高く病変を確認するのに適しております。
※リンパ節転移や遠隔の臓器に転移が見られる場合は、項目に関係なくstage4
がんの進行度を示す指標として、ステージが用いられます。
肝がんの場合は、専門的になりますので、日本肝癌研究会の定めた「原発性肝癌取扱い規約(第5版)」をまとめたものを紹介します。
当院での治療の選択には肝癌診療ガイドライン2017基準(腫瘍の大きさ・数・血管への浸潤)を使用しております。
当院での肝がんの治療方法は、大きく分けて経皮的穿刺による局所療法(ラジオ波焼灼療法、エタノール注入療法)、肝動脈化学塞栓術、外科療法の3種類です。この他に、一部、放射線療法を行なっております。
全身化学療法は、一般に肝臓外に転移した場合に行なわれておりますが、肝がんでは、効果は小さく副作用は大きい為、あまり行なわれておりません。
患者さまのがんの進行度と肝機能の状況により治療方法を選択しております。
| 経皮的局所療法 | ラジオ波焼灼療法(RFA)保険適応 |
|---|---|
| 肝動脈塞栓術 | 肝動脈塞栓療法(TAE)保険適応 |
| 肝動脈化学塞栓療法(TACE)保険適応 | |
| 肝動脈内動注化学療法 | 肝動脈内動注化学療法(TAI)保険適応 |
| 併用療法 | TAE+PEI or RFA保険適応 |
| TAE+放射線療法保険適応 | |
| TACE+放射線療法保険適応 | |
| 手術 | 肝切除術保険適応 |
肝癌診療ガイドライン2017年度版
RFAはマイクロ波よりも周波数の低いラジオ波(460-480KHz)を用いて、腫瘍組織内に熱を発生させ、凝固する方法です。電気メスと同じ原理で発生する熱によりがん細胞及び周囲肝組織を熱凝固壊死させます。当院では主にCool tip typeの電極を用いて治療しています。
| 適応 | ① 3cm以下 3病変以下 単発では最大5cm以下 ② 脈管浸潤がない ③ その他 ・超音波で腫瘍全体が確認できる腫瘍であること ・治療に耐えられる肝予備機能があること ・3cm以上ではTACEを併用することもある |
|
|---|---|---|
| メリット | ・十分に焼灼された場合には肝切除と同様の効果が期待できる ・回復手術よりも傷が小さく、体の負担が少ない ・肝機能に及ぼす影響が少ない ・再発時にも繰り返し治療可能なことが多い |
|
| 治療スケジュール | ・治療期間 | 入院 約2週間(検査含め) |
| ・治療回数 | 原則1回(1回の焼灼で不十分な場合には、追加焼灼を検討する) ※TACE併用の場合はTACE施術後1週間あける |
|
| ・ラジオ波照射時間 | 病変の大きさや数に応じて6~60分程度 | |
肝動脈塞栓療法(TAE)及び肝動脈化学塞栓療法(TACE)は、がん細胞(腫瘍)に栄養を提供している肝動脈に塞栓物質を注入し、栄養動脈を閉塞することにより、選択的に肝細胞がんを壊死に導く方法です。肝臓にできるがん細胞が動脈血で栄養を供給されていることを利用した、がん細胞をいわゆる兵糧攻めにする治療法です。肝臓の動脈までカテーテルを挿入し、そこに塞栓物を注入します。肝動脈化学塞栓療法(TACE)の場合は、塞栓物質(リピオドール)に抗がん剤(塩酸エピルビシン,マイトマイシンC,シスプラチン,カルボプラチン等)を混ぜて肝動脈に挿入します。経皮的局所療法や切除手術とならび、肝がんの3大治療法の一つです。
通常腫瘍の大きさが3cm~5cm程度で病変数が3個以内の場合、はじめにTAE・TACEを実施し、その後、PEI(エタノール注入療法)もしくはRFA(ラジオ波焼灼療法)と併用する方法で治療いたします。
| 適応 | 肝動脈塞栓療法 肝動脈化学塞栓療法 ① 3cm~5cm以内の場合で、多発病変。 ② 門脈本幹又は一次分枝が閉塞していないこと。 ※がん組織が動脈血のみから栄養供給されるが、非がん部肝組織は門脈からも栄養の供給をうける。 門脈が閉塞していると非がん部肝組織まで壊死してしまう為。 ※あくまでも原則で個人差がありますので、他の条件で不可能な場合もございます。 |
|
|---|---|---|
| メリット | ・一度に複数の腫瘍を壊死させることができる。 | |
| 治療スケジュール | ・治療スタイル | 入院 2~3週間(合併症の検査含め) |
| ・手術回数 | 計1回 | |
| ・カテーテル実施回数 | 1回 | |
がん細胞に栄養している動脈に対して、直接抗癌剤を投与する方法です。
| メリット | 抗がん剤を高濃度で投与することができ、対象の腫瘍に長時間抗がん剤を停滞させることができる為、全身投与と比較し、効果が大きくなります。 | |
|---|---|---|
肝がん治療後の定期診療は非常に重要です。
治療後の経過観察につきましては外来で行なっております。
| 術後経過年数 | |||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1年 | 2年 | 3年 | 4年 | 5年 | 以降 | ||||||||||||||||||||||||||
| 実施項目 | 2 | 4 | 6 | 8 | 10 | 12 | 2 | 4 | 6 | 8 | 10 | 12 | 2 | 4 | 6 | 8 | 10 | 12 | 2 | 4 | 6 | 8 | 10 | 12 | 2 | 4 | 6 | 8 | 10 | 12 | |
| 診察 | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | |
| 腫瘍マーカー (血液検査) |
○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | |
| 超音波検査 (エコー) |
○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | |
| dynamic CT or dynamic MRI | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | ○ | |||||||||||||||||||||
術後のフォローを次の医療機関で受診することができます。
亀田幕張クリニック 消化器内科

医師 消化器外科 部長
林 賢 (はやし けん)
HAYASHI Ken
日本外科学会認定医・専門医・指導医、 日本消化器外科学会専門医・指導医、 日本消化器内視鏡学会消化器内視鏡専門医、 日本消化器外科学会消化器がん外科治療認定医、 日本内視鏡外科学会技術認定医(消化器・一般外科)、 日本内視鏡外科学会評議員、 日本がん治療認定医機構がん治療認定医、 日本肝臓学会肝臓専門医、 日本肝胆膵外科学会肝胆膵外科高度技能専門医、 日本肝胆膵外科学会評議員、 Da Vinci console surgeon certificate、 医学博士
医師の詳細はこちら
医師 消化器外科 部長
宮崎 彰成 (みやざき あきなり)
MIYAZAKI Akinari
日本外科学会外科専門医、 日本消化器外科学会消化器外科専門医・指導医、 日本消化器外科学会消化器がん外科治療認定医、 日本内視鏡外科学会技術認定医(消化器・一般外科)、 日本腹部救急医学会腹部救急認定医、 Da Vinci console surgeon certificate、 JATECコース終了、 インフェクションコントロールドクター(ICD)、 厚生労働省「医師の臨床研修に係る指導医講習会」修了
医師の詳細はこちら
医師 腫瘍内科 部長
大山 優 (おおやま ゆう)
OYAMA Yu
日本内科学会認定内科医・総合内科専門医、 米国腫瘍内科専門医、 米国血液科専門医、 日本臨床腫瘍学会指導医、 日本臨床腫瘍学会がん薬物療法専門医、 日本臨床腫瘍学会協議員、 日本臨床肉腫学会理事、 日本サルコーマ治療研究学会評議員
医師の詳細はこちら
医師 非常勤
佐藤 隆久 (さとう たかひさ)
SATO Takahisa
日本内科学会認定内科医・総合内科専門医、 日本消化器内視鏡学会消化器内視鏡専門医、 日本消化器病学会認定専門医、 日本肝臓学会認定肝臓専門医・指導医、 日本医師会認定産業医、 医学博士
医師の詳細はこちら
医師 放射線科 部長・放射線治療センター長
庄司 一寅 (しょうじ かずふさ)
SHOJI Kazufusa
日本放射線腫瘍学会・日本医学放射線学会 放射線治療専門医、 厚生労働省指定オンライン診療研修修了
医師の詳細はこちら
※患者数は検査入院除く
※手術件数は1患者に対する複数回手術もカウントしている
| 男性 | 50人 |
|---|---|
| 女性 | 5人 |
| 計 | 55人 |
男女別患者割合
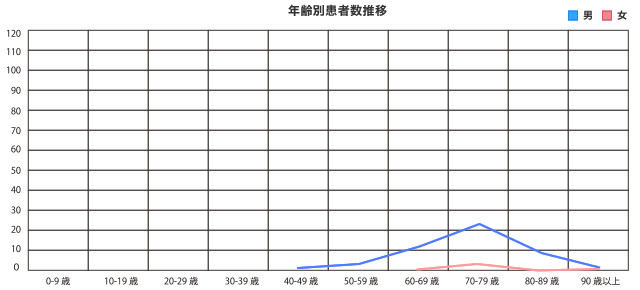
| 0〜9歳 | 0 |
|---|---|
| 10〜19歳 | 0 |
| 20〜29歳 | 0 |
| 30〜39歳 | 0 |
| 40〜49歳 | 1 |
| 50〜59歳 | 3 |
| 60〜69歳 | 12 |
| 70〜79歳 | 23 |
| 80〜89歳 | 9 |
| 90歳以上 | 2 |
| 合計 | 50 |
| 0〜9歳 | 0 |
|---|---|
| 10〜19歳 | 0 |
| 20〜29歳 | 0 |
| 30〜39歳 | 0 |
| 40〜49歳 | 0 |
| 50〜59歳 | 0 |
| 60〜69歳 | 1 |
| 70〜79歳 | 3 |
| 80〜89歳 | 0 |
| 90歳以上 | 1 |
| 合計 | 5 |
| 外来 | 149件 |
|---|---|
| 入院 | 10件 |
| 外来 | 0件 |
|---|---|
| 入院 | 3件 |
| 肝がん患者数 | 55件 |
|---|---|
| その他のがん患者数 | 1473件 |
5大がん診療実績から見た肝がん患者数割合
最近の内服治療により、以前より治療選択の幅が広がりました。
行なっております。
①肝動脈化学塞栓療法(TACE)と肝動脈内動注化学療法(TAI)では、抗がん剤を使用した化学療法が施行されます。
②肝臓以外の臓器に浸潤または転移が見られた場合は全身化学療法の適応となりますが、投与に関しては副作用も考えて行うことになります。
2012年度現在、当院での実績はございません。